睡眠呼吸障害(睡眠時無呼吸症候群)について
![]() 関連ページ
関連ページ
睡眠時無呼吸症候群(SAS)
日中の眠気や夜間のいびき…
軽く見ていませんか?
「睡眠障害」とは、人間の睡眠と覚醒に関連するさまざまな病気のすべてを指します。
今回はその中でも「睡眠時無呼吸症候群(SAS)」について考えてみましょう。

不眠症とは?
- 「いびきがひどい」
- 「夜、熟睡できない」
- 「すっきりと起きられない」
- 「昼間眠くて困る」
…など、何らかの睡眠障害がある人は人口の20%にも及ぶといわれています。
私たちは一日の終わりに十分な睡眠がとれれば、昼間に疲れもなく快適に過ごせます。
しかし、睡眠が不足すると一日中眠気や倦怠感のために仕事に身が入らなかったり、トラブルや事故の増加を招き、自分自身のみならず、周りの人たちにも大きな損害を与えかねません。

不眠症の症状は大きくわけて3つあります
- 入眠困難
寝つくまでに時間がかかる。そして、それが苦になる。 - 途中覚醒
夜中に何度も目が覚める。目が覚めてから寝つけないこともある。 睡眠が浅い。 - 早朝覚醒
午前4時~5時頃には目が覚めてしまい、もう眠れない。
では「睡眠時無呼吸症候群」とは?
Sleep Apnea Syndrome(SAS)
睡眠中に何度も呼吸が止まる状態(無呼吸と呼びます)が繰り返される病気です。
空気の通り道である気道が閉塞してしまうことにより無呼吸がおこります。
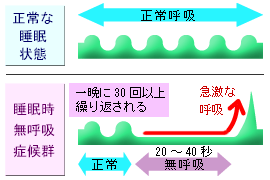
- ※「無呼吸」とは10秒以上の呼吸停止と定義され、この無呼吸が1時間に5回以上または7時間の睡眠中に30回以上ある方は睡眠時無呼吸症候群と診断されます。
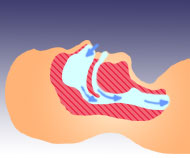
正常な状態
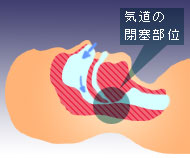
睡眠時無呼吸症候群
睡眠中に呼吸が抑制されることにより、眠りが浅くなります。
原因としては、肥満、あごの異常、扁桃腺肥大、睡眠薬・アルコールなどがあります。
肥満体の人、首が短くて太い人、あごが小さい人などにおこりやすいことが知られています。
“たかが”いびき?周りがうるさいだけ…?
周囲に迷惑なだけという場合もありますが、それだけでは済まない危険な場合もあります。
まず、熟睡できないこと。睡眠は脳を休め疲れをとるためにとても大事なものです。
しかしそれだけではなく、最悪の場合には突然死という事も。
決して大げさな話ではありません。
危険ないびき- 「睡眠時無呼吸」
いびきで心配なのは、睡眠時無呼吸という障害。
就寝中に、一時的に20~40秒も続く呼吸停止が30回以上おきます。
大きないびきのあと、突然無呼吸となり息が止まります。そして急に「グワッ、ガガ!」と突然また大きないびきをかく場合や空気が抜けていくような「ヒュー」という音が出る場合は要注意です。
無呼吸時の酸欠状態は、高血圧や心臓病を引き起こし、最悪の場合、脳卒中や突然死という事もありえるのです。
ご自身で思いあたる症状はありませんか?
下記の表でチェックしてみましょう。
| 症状 | 合併症(徴候) | 日中の眠気から |
|---|---|---|
|
|
|
- ※日中の眠気からくる弊害ばかりでなく、高血圧などの生活習慣病との関連も注目されています。「もしや?」と思われた方は早めに専門の医療機関を受診しましょう。
検査について

睡眠時無呼吸症候群の診断や重症度の判定、治療法の決定のためには十分な検査が必要です。 在宅で行える簡便な方法もありますが、当院では一晩入院して、色々な電極やセンサーを身体に付けて眠り、睡眠中の脳波や呼吸の状態を調べるポリソムノグラフィー(PSG)という検査を行います。
Polysomnography
PSGは、睡眠状態をトータルに評価する検査です。簡易検査の項目に加え、脳波や筋電図・眼球の動きなどを測定することで、睡眠の深さ(睡眠段階)、睡眠の分断化や覚醒反応の有無、睡眠構築、睡眠効率などを呼吸状態の詳細とあわせて、定量的に算出します。
終夜睡眠ポリグラフ検査(PSG)の流れ
- 18:00までに、入院
検温・血圧測定・検査説明・夕食 - 21:00頃
PSG検査開始 - 6:00頃
PSG検査終了、シャワー・朝食 - 7:00頃
退院
治療について

睡眠時無呼吸症候群と診断された場合、適切な治療法を選択します。
有効な治療法の一つに、鼻にマスクを付けて空気を送り込むCPAP(シーパップ)という保険で認められたものがあり、当院でも多くの人が行っています。
Continuous Positive Airway Pressure
CPAP(経鼻的持続陽圧呼吸療法)は、圧力を加えた空気を鼻から送り込むことによって、気道の閉塞を取りのぞく治療法です。
睡眠中のみに使用し患者さんごとに必要な圧力を定めて治療を行います。
当院では内科(呼吸器科)と耳鼻咽喉科が協力して治療致します。
基本的な治療について
- 毎日の生活で出来る原因除去から始めましょう。
第一に、肥満のひとはやせる。
肥満者では上気道周囲の脂肪により上気道が狭められているため、無呼吸が起こりやすくなっています。
減量によって脂肪が減ると上気道が大きくなり、無呼吸は起こりにくくなります。 - 傾斜マクラ・口テープ
睡眠中の体位の工夫は有効です。
軽症の睡眠時無呼吸症候群ではうつぶせまたは横向けで寝ることが有効な場合があります。マウスピースなど(歯科的装具) の利用も有効です。 - 耳鼻咽喉科的手術
扁桃腺・アデノイドの大きい方は扁桃腺・アデノイドをとる手術が有効なことがあります(上気道が広くなります)。
手術適応については、耳鼻咽喉科にて診察を受けていただいた上で検討します。
また、鼻閉により無呼吸は悪化します。
そこで耳鼻科で鼻疾患(アレルギー性鼻炎、 蓄膿、鼻茸、下鼻甲介肥大、鼻中隔弯曲など)についての診察を受け、治療を受けることも大切です。 - 生活習慣の改善指導(減量、節酒など)
無呼吸の誘因となるアルコール、睡眠剤をやめる。
(睡眠中の空気の通り道を開く筋肉の弛緩をひどくするため。)